Wielu moich pacjentów pyta, czy martwy ząb może samoistnie wypaść. Odpowiedź brzmi: tak, ale nie bezpośrednio z powodu jego "martwości". Ryzyko utraty martwego zęba wynika z szeregu konsekwencji obumarcia miazgi, które osłabiają jego strukturę i mocowanie. Na szczęście, dzięki nowoczesnej stomatologii, mamy skuteczne metody, aby go uratować i zachować na długie lata.
Martwy ząb może wypaść, ale nowoczesna stomatologia oferuje skuteczne metody jego ratowania.
- Martwy ząb jest znacznie bardziej kruchy i podatny na złamania z powodu utraty nawodnienia, co zwiększa ryzyko jego utraty.
- Ryzyko wypadnięcia wynika z konsekwencji obumarcia miazgi, takich jak złamania struktury zęba lub infekcje tkanek okołowierzchołkowych.
- Zmiana koloru zęba (na szary lub siny) oraz ustąpienie bólu to charakterystyczne, choć często mylące, sygnały alarmowe.
- Kluczową metodą leczenia jest leczenie kanałowe (endodontyczne), które usuwa źródło infekcji.
- Po leczeniu kanałowym niezbędne jest wzmocnienie zęba, zazwyczaj za pomocą wkładu koronowo-korzeniowego i korony protetycznej, aby zapobiec złamaniom.
- Ekstrakcja martwego zęba jest traktowana jako ostateczność; współczesna stomatologia dąży do jak najdłuższego zachowania naturalnego uzębienia.
Co dokładnie oznacza, że ząb jest "martwy"?
Kiedy mówimy o "martwym zębie", mamy na myśli ząb, w którym doszło do obumarcia miazgi. Miazga to niezwykle ważna, żywa tkanka znajdująca się wewnątrz zęba, w komorze i kanałach korzeniowych. Jest ona odpowiedzialna za jego odżywianie, unerwienie oraz procesy obronne. Kiedy miazga obumiera, ząb traci swoje "serce" przestaje być odżywiany i unerwiony, co ma dalekosiężne konsekwencje dla jego wytrzymałości i zdrowia.
Dlaczego żywy ząb jest silniejszy od martwego? Kluczowa rola miazgi
Żywy ząb jest znacznie mocniejszy i bardziej elastyczny niż ząb martwy, a to wszystko dzięki miazdze. Miazga dostarcza zębinie, czyli głównej masie zęba, niezbędne nawodnienie. To właśnie odpowiednie nawodnienie sprawia, że zębina jest elastyczna i odporna na siły żucia. Kiedy miazga obumiera, ząb traci to źródło nawodnienia. Z czasem staje się on bardziej suchy, kruchy i podatny na uszkodzenia mechaniczne, takie jak pęknięcia czy złamania. Wyobraź sobie suche drewno jest znacznie łatwiejsze do złamania niż świeże, elastyczne. Podobnie dzieje się z martwym zębem.
Najczęstsze przyczyny obumierania zębów, na które musisz uważać
Obumarcie miazgi nie dzieje się bez przyczyny. Z mojego doświadczenia wynika, że najczęściej obserwuję kilka kluczowych czynników prowadzących do tego stanu:
- Głębokie ubytki próchnicowe: Nieleczona próchnica postępuje, docierając do miazgi. Bakterie wywołują stan zapalny, który z czasem prowadzi do nieodwracalnego uszkodzenia i obumarcia tkanki.
- Urazy mechaniczne: Silne uderzenie w ząb, na przykład podczas upadku czy wypadku sportowego, może uszkodzić naczynia krwionośne i nerwy w miazdze, prowadząc do jej niedokrwienia i martwicy, nawet jeśli ząb nie jest widocznie złamany.
- Powikłania po zabiegach stomatologicznych: Czasami, choć rzadko i pomimo największych starań, głębokie opracowanie ubytku lub inne interwencje mogą doprowadzić do nieodwracalnego zapalenia miazgi.
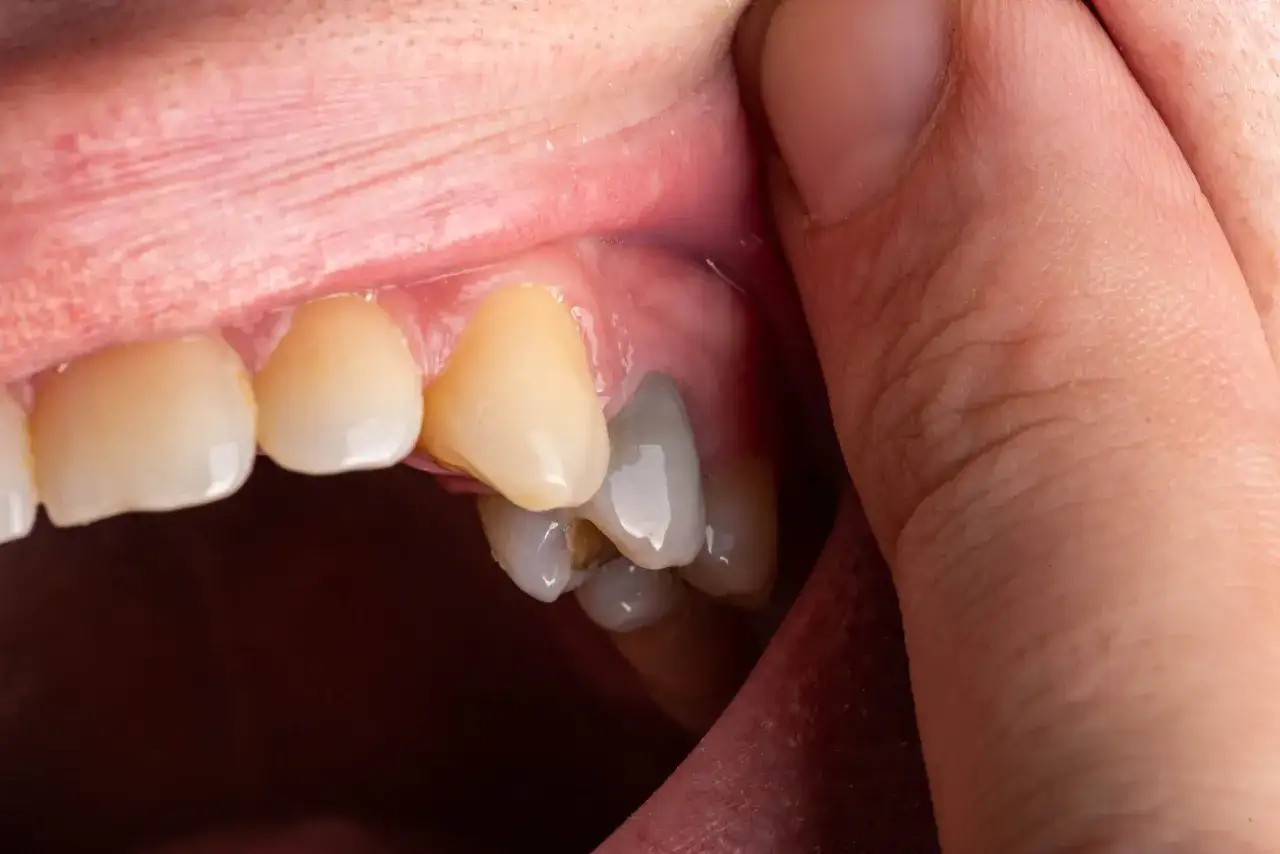
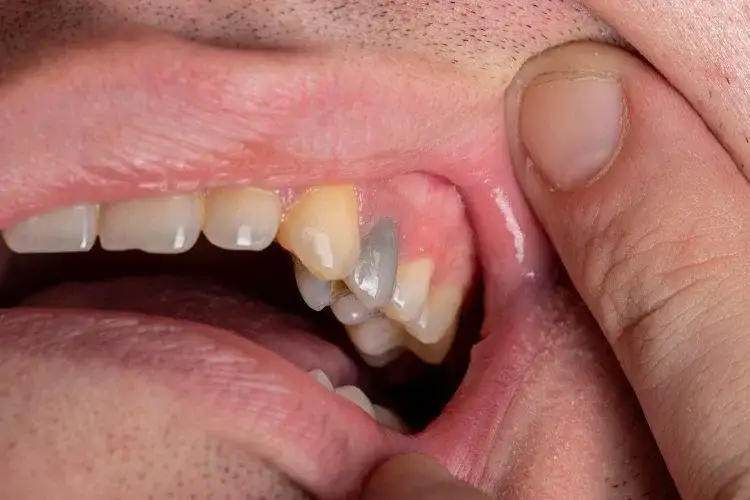
Sygnały alarmowe: jak rozpoznać martwy ząb?
Rozpoznanie martwego zęba na wczesnym etapie jest kluczowe, aby móc podjąć skuteczne leczenie. Niestety, objawy bywają mylące. Jako stomatolog, zawsze zwracam uwagę na kilka charakterystycznych sygnałów.
Zmiana koloru zęba: pierwszy widoczny znak problemu
Jednym z najbardziej charakterystycznych i widocznych objawów obumarcia miazgi jest zmiana koloru zęba. Ząb, który stracił swoje odżywianie, często staje się ciemniejszy przybiera odcień szary, siny, a nawet brązowy. Dzieje się tak, ponieważ rozpadające się tkanki miazgi uwalniają barwniki, które przenikają do zębiny. Ta zmiana jest zazwyczaj stopniowa i może być początkowo niezauważalna, ale z czasem staje się wyraźna, zwłaszcza w porównaniu z sąsiednimi, zdrowymi zębami.
Ból, który nagle znika dlaczego to zły objaw?
To jest jeden z najbardziej podstępnych sygnałów. Na początku procesu obumierania miazgi pacjent może odczuwać silny, pulsujący ból, często nasilający się w nocy lub pod wpływem ciepła. Jednak gdy miazga całkowicie obumrze, ból może nagle ustąpić. Wielu pacjentów interpretuje to jako znak poprawy i rezygnuje z wizyty u dentysty. Niestety, jest to bardzo mylące ustąpienie bólu oznacza, że nerwy w miazdze przestały funkcjonować, a proces martwicy postępuje, często prowadząc do bezbolesnego rozwoju infekcji.Inne symptomy: wrażliwość na nagryzanie i uczucie "wysadzania" zęba
Chociaż początkowy ból może zniknąć, obumarły ząb nie jest wolny od problemów. Często pojawiają się nowe objawy, które wskazują na rozwijające się powikłania. Pacjenci mogą skarżyć się na wrażliwość na nagryzanie, ból przy dotyku, a nawet uczucie "wysadzania" zęba z zębodołu. Te symptomy zazwyczaj świadczą o tym, że infekcja bakteryjna, która wywołała martwicę miazgi, rozprzestrzeniła się poza wierzchołek korzenia, powodując zapalenie tkanek okołowierzchołkowych. To już poważny sygnał alarmowy, który wymaga natychmiastowej interwencji.
Martwy ząb może wypaść: poznaj mechanizmy i główne zagrożenia
Pytanie, czy martwy ząb może wypaść, często budzi niepokój. Ważne jest, aby zrozumieć, że samo obumarcie miazgi nie powoduje natychmiastowego wypadnięcia zęba. To raczej konsekwencje tego stanu, jeśli nie zostanie on odpowiednio wyleczony, prowadzą do jego utraty. Omówmy te mechanizmy.
Kruchość i podatność na złamania: największy wróg martwego zęba
Jak już wspomniałem, utrata nawodnienia w martwym zębie prowadzi do jego zwiększonej kruchości. Ząb staje się bardziej podatny na pęknięcia i złamania, zwłaszcza pod wpływem sił żucia. Niestety, często dochodzi do złamań poniżej linii dziąseł, co w wielu przypadkach uniemożliwia jego odbudowę i zmusza do ekstrakcji. Moje doświadczenie pokazuje, że zęby po leczeniu kanałowym, które nie zostały odpowiednio wzmocnione protetycznie (np. koroną), są znacznie bardziej narażone na złamania. To jeden z głównych powodów, dla których zawsze zalecam kompleksową odbudowę.
Niewidzialna groźba: jak infekcja wokół korzenia osłabia mocowanie zęba?
Niewyleczony martwy ząb jest jak tykająca bomba staje się siedliskiem bakterii. Te bakterie, pochodzące z obumarłej miazgi, mogą przedostać się poza wierzchołek korzenia, wywołując zapalenie tkanek okołowierzchołkowych. Początkowo może to być bezobjawowe, ale z czasem prowadzi do stopniowego niszczenia kości wokół korzenia zęba. W efekcie ząb traci swoje stabilne mocowanie w zębodole, staje się rozchwiany, a w zaawansowanych przypadkach może po prostu wypaść. To poważne powikłanie, które wymaga natychmiastowego leczenia.
Próchnica wtórna: cichy niszczyciel osłabionych tkanek
Martwy ząb, ze swoją osłabioną strukturą, jest również bardziej podatny na rozwój próchnicy wtórnej. Brak czucia w zębie oznacza, że pacjent nie odczuwa bólu, który normalnie byłby sygnałem alarmowym. Próchnica może rozwijać się niezauważona, dodatkowo osłabiając integralność zęba, prowadząc do rozległych ubytków, a w konsekwencji do złamania korony lub korzenia. Regularne kontrole są więc absolutnie niezbędne.
Czy każdy martwy ząb jest skazany na utratę? Rozwiewamy mity
Absolutnie nie! To bardzo ważna kwestia, którą zawsze podkreślam. Nie każdy martwy ząb jest skazany na utratę. Wręcz przeciwnie, dzięki postępowi w stomatologii, większość martwych zębów można skutecznie uratować i zachować na długie lata. Utrata zęba wynika z konsekwencji jego obumarcia złamań, rozległych infekcji, a nie z samego faktu, że miazga jest martwa. Odpowiednie leczenie kanałowe, a następnie wzmocnienie i odbudowa protetyczna, są kluczem do sukcesu.
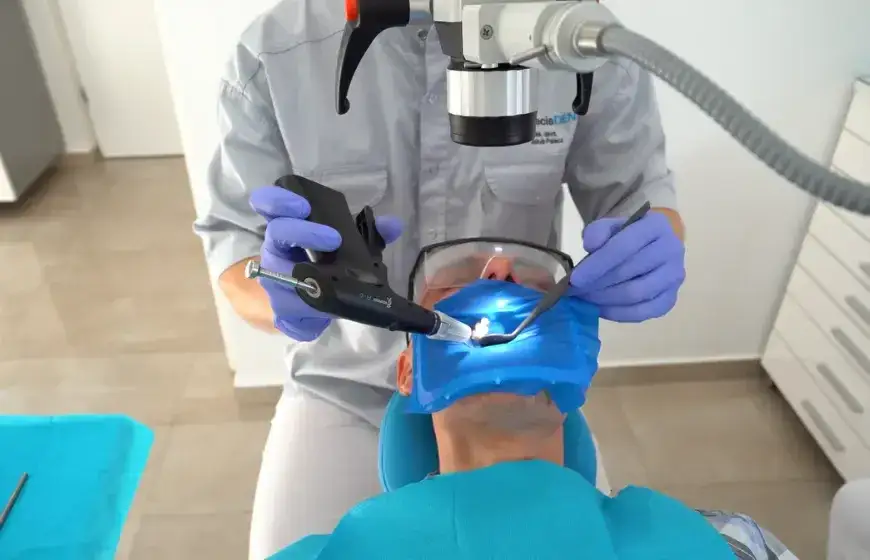
Jak uratować martwy ząb? Nowoczesne metody leczenia
Gdy ząb zostanie zdiagnozowany jako martwy, kluczowe jest podjęcie odpowiedniego leczenia. Moim celem jako stomatologa jest zawsze ratowanie naturalnego uzębienia pacjenta, a w przypadku martwego zęba mamy do dyspozycji bardzo skuteczne metody.
Leczenie kanałowe (endodoncja): złoty standard w ratowaniu martwych zębów
Leczenie kanałowe, czyli endodoncja, to absolutny złoty standard i podstawowa metoda ratowania martwych zębów. Polega ono na usunięciu obumarłej lub zakażonej miazgi z komory i kanałów korzeniowych zęba, dokładnym ich oczyszczeniu, zdezynfekowaniu i szczelnym wypełnieniu specjalnym materiałem. W Polsce leczenie kanałowe jest powszechnie dostępne, a w przypadku zębów przednich jest nawet refundowane przez NFZ. Chociaż podstawowe leczenie jest skuteczne, muszę podkreślić, że zabieg wykonywany pod mikroskopem znacząco zwiększa jego precyzję i skuteczność, pozwalając na odnalezienie i opracowanie nawet bardzo wąskich i zakrzywionych kanałów.
Wkład koronowo-korzeniowy: fundament dla przyszłej odbudowy
Po udanym leczeniu kanałowym, zwłaszcza w przypadku zębów, które straciły dużą część swojej struktury, niezbędne jest wzmocnienie. Tutaj wkracza wkład koronowo-korzeniowy. Jest to element umieszczany w korzeniu zęba, który służy jako fundament dla przyszłej odbudowy. Może być wykonany z włókna szklanego (estetyczny i elastyczny) lub metalu (bardzo wytrzymały). Jego zadaniem jest wzmocnienie osłabionego zęba i zapewnienie stabilnego podparcia dla korony protetycznej, zapobiegając jego złamaniu.
Korona protetyczna: dlaczego jest niezbędna do długoterminowego sukcesu?
Po leczeniu kanałowym i ewentualnym założeniu wkładu, ząb wymaga ostatecznej odbudowy. Korona protetyczna jest kluczowa dla długoterminowego sukcesu. Działa jak "kask" ochronny, obejmując ząb ze wszystkich stron i chroniąc go przed siłami żucia. Zapobiega to pęknięciom i złamaniom, które są głównym zagrożeniem dla martwych zębów. Korona nie tylko przywraca estetykę i funkcję zęba, ale przede wszystkim zabezpiecza go mechanicznie, pozwalając mu służyć przez wiele lat.
Czy samo wypełnienie (plomba) wystarczy po leczeniu kanałowym?
Wielu pacjentów pyta, czy po leczeniu kanałowym wystarczy po prostu założyć plombę. Moja odpowiedź jest jednoznaczna: w większości przypadków samo wypełnienie (plomba) jest niewystarczające. Choć plomba może tymczasowo zamknąć ubytek, nie zapewnia ona martwemu zębowi odpowiedniego wzmocnienia i ochrony przed siłami żucia. Bez korony protetycznej ryzyko złamania zęba, zwłaszcza w odcinku bocznym, jest bardzo wysokie. Zawsze zalecam kompleksową odbudowę, aby zapewnić długotrwałą trwałość.
Profilaktyka i postępowanie: jak dbać o martwy ząb na lata?
Uratowanie martwego zęba to dopiero początek drogi. Aby służył on przez długie lata, niezbędna jest odpowiednia profilaktyka i świadome postępowanie. Jako stomatolog, zawsze edukuję moich pacjentów w tym zakresie.
Kluczowe znaczenie regularnych wizyt kontrolnych i higieny
Po leczeniu kanałowym i odbudowie protetycznej, regularne wizyty kontrolne u stomatologa są absolutnie kluczowe. Pozwalają one na wczesne wykrycie ewentualnych problemów, takich jak rozwój próchnicy wtórnej, nieszczelność wypełnienia czy stany zapalne tkanek okołowierzchołkowych. Równie ważna jest codzienna, prawidłowa higiena jamy ustnej dokładne szczotkowanie, używanie nici dentystycznych i płynów do płukania. To podstawa, aby zapobiec nowym problemom i utrzymać zdrowie całej jamy ustnej.Na co zwrócić uwagę po leczeniu kanałowym?
Nawet po udanym leczeniu kanałowym i odbudowie, pacjenci powinni być czujni. Doradzam zwracać uwagę na wszelkie nowe objawy, takie jak: pojawienie się bólu, obrzęku, nietypowej wrażliwości na nagryzanie, czy zmiana koloru dziąsła wokół zęba. Takie sygnały mogą wskazywać na powikłania, np. reinfekcję kanałów, pęknięcie korzenia czy rozwój zapalenia. W przypadku ich wystąpienia, należy jak najszybciej skonsultować się ze stomatologiem, aby podjąć dalsze działania.
Przeczytaj również: Ból po leczeniu kanałowym: normalny czy alarm? Oś czasu gojenia
Ekstrakcja jako ostateczność: kiedy usunięcie zęba jest nieuniknione?
Współczesna stomatologia kładzie ogromny nacisk na jak najdłuższe zachowanie własnych zębów pacjenta. Dlatego ekstrakcja zęba jest zawsze traktowana jako ostateczność, gdy wszystkie inne metody leczenia zawiodły lub są niemożliwe. Istnieją jednak sytuacje, w których usunięcie martwego zęba staje się nieuniknione. Należą do nich: nieodwracalne złamanie korzenia zęba (zwłaszcza pionowe), rozległy zanik kości spowodowany przewlekłą i niepoddającą się leczeniu infekcją, czy też bardzo rozległa próchnica, która zniszczyła ząb poniżej poziomu kości, uniemożliwiając jakąkolwiek odbudowę. W takich przypadkach, dla dobra zdrowia pacjenta, konieczne jest usunięcie zęba i rozważenie alternatywnych rozwiązań, takich jak implanty czy mosty.