Ekstrakcja zęba to jeden z najczęstszych zabiegów stomatologicznych. Naturalne jest, że po nim pojawiają się pytania i obawy, zwłaszcza dotyczące ewentualnej konieczności przyjmowania antybiotyków. W tym artykule, jako Kajetan Kaczmarek, postaram się rozwiać Twoje wątpliwości, dostarczając rzetelnych informacji medycznych na temat tego, kiedy antybiotyk po wyrwaniu zęba jest naprawdę potrzebny, jakie leki są stosowane i jak odróżnić normalne gojenie od niepokojących objawów.
- Antybiotyki nie są rutynowo przepisywane po każdym zabiegu usunięcia zęba; decyzja jest zawsze indywidualna i należy do stomatologa.
- Kluczowe wskazania to skomplikowane ekstrakcje, obecność stanu zapalnego/ropnia, wysokie ryzyko powikłań infekcyjnych lub obniżona odporność pacjenta.
- Najczęściej stosowane antybiotyki to amoksycylina (często z kwasem klawulanowym) oraz klindamycyna dla osób z alergią na penicylinę.
- Niezwykle ważne jest przyjęcie całej przepisanej dawki antybiotyku, zazwyczaj przez 5-7 dni, nawet po ustąpieniu objawów, aby zapobiec nawrotom i antybiotykooporności.
- Należy odróżniać normalne objawy gojenia (umiarkowany ból, obrzęk) od alarmujących symptomów infekcji (nasilający się ból, gorączka, ropa).
- Suchy zębodół to bolesne powikłanie, które często mylone jest z infekcją, a jego leczenie nie zawsze wymaga antybiotykoterapii.
Antybiotyk po wyrwaniu zęba: kiedy jest naprawdę potrzebny i co musisz wiedzieć
Antybiotyk po wyrwaniu zęba: kiedy jest naprawdę potrzebny?
Wielu pacjentów wychodzi z gabinetu stomatologicznego po ekstrakcji zęba z przekonaniem, że antybiotyk jest standardową procedurą. Nic bardziej mylnego! Chcę podkreślić, że antybiotyki nie są rutynowo przepisywane po każdym zabiegu usunięcia zęba. Decyzja o ich zastosowaniu jest zawsze indywidualna i podejmowana przez stomatologa na podstawie dokładnej oceny ryzyka. Nie są to leki "na wszelki wypadek", a ich nieuzasadnione stosowanie może przynieść więcej szkody niż pożytku.Antybiotykoterapia jest uzasadniona w konkretnych sytuacjach, gdy ryzyko infekcji jest wysokie. Oto główne wskazania, które kierują moją decyzją jako stomatologa:
- Skomplikowana ekstrakcja: Dotyczy to na przykład usunięcia zatrzymanej ósemki, gdzie zabieg jest bardziej inwazyjny i wiąże się z większym urazem tkanek.
- Obecność stanu zapalnego lub ropnia: Jeśli przed zabiegiem ząb był źródłem aktywnej infekcji, antybiotyk jest niezbędny do jej opanowania.
- Wysokie ryzyko powikłań infekcyjnych: Dotyczy to pacjentów z określonymi schorzeniami, które zwiększają podatność na infekcje.
- Pacjenci z obniżoną odpornością: Osoby cierpiące na cukrzycę, choroby serca, po przeszczepach narządów lub w trakcie leczenia immunosupresyjnego wymagają szczególnej uwagi.
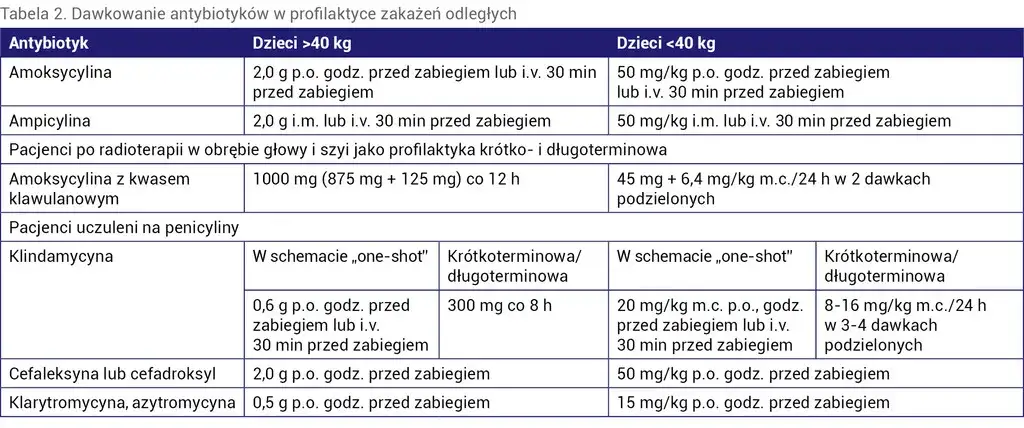
W niektórych przypadkach, u pacjentów z grupy wysokiego ryzyka (np. z wadami serca, endoprotezami stawowymi), stosujemy tak zwaną antybiotykoterapię profilaktyczną. Polega ona na podaniu jednorazowej, dużej dawki antybiotyku na 30-60 minut przed zabiegiem. Celem jest zapobieżenie groźnym infekcjom ogólnoustrojowym, takim jak infekcyjne zapalenie wsierdzia, które mogłyby powstać w wyniku przedostania się bakterii do krwiobiegu podczas ekstrakcji.
Najczęściej stosowane antybiotyki w stomatologii
Kiedy już zdecyduję o konieczności antybiotykoterapii, wybieram leki o sprawdzonej skuteczności w walce z bakteriami typowymi dla jamy ustnej. W Polsce, po ekstrakcji zęba, najczęściej sięgamy po amoksycylinę. Często podawana jest ona w połączeniu z kwasem klawulanowym (znana pod nazwami handlowymi takimi jak Augmentin czy Amoksiklav), co zwiększa jej spektrum działania i skuteczność przeciwko bakteriom wytwarzającym enzymy unieczynniające antybiotyk. Jest to lek pierwszego rzutu, ze względu na szerokie spektrum działania i dobrą tolerancję.
Dla pacjentów, którzy są uczuleni na penicyliny a to jest bardzo ważna informacja, którą zawsze należy przekazać lekarzowi skuteczną alternatywą jest klindamycyna (dostępna np. jako Clindamycin MIP, Dalacin C). Jest to antybiotyk o odmiennym mechanizmie działania, dobrze penetrujący do tkanki kostnej, co czyni go idealnym w leczeniu infekcji stomatologicznych.
Warto również wspomnieć, że w niektórych sytuacjach, jako alternatywa, może być zastosowany cefuroksym, antybiotyk należący do grupy cefalosporyn. Wybór konkretnego leku zawsze zależy od indywidualnej sytuacji pacjenta, jego historii medycznej i ewentualnych alergii.
Terapia antybiotykowa trwa zazwyczaj od 5 do 7 dni. Niezwykle ważne jest, aby przyjąć całą przepisana dawkę antybiotyku, nawet jeśli objawy ustąpią wcześniej. Przedwczesne przerwanie leczenia może prowadzić do nawrotu infekcji, a co gorsza, przyczynić się do rozwoju antybiotykooporności bakterii, co jest poważnym problemem zdrowia publicznego.
Prawidłowe gojenie a objawy infekcji po ekstrakcji zęba
Po usunięciu zęba organizm rozpoczyna proces gojenia. To naturalne, że w pierwszych 2-3 dniach po zabiegu odczuwasz pewien dyskomfort. Normalne objawy to umiarkowany ból, który dobrze reaguje na dostępne bez recepty leki przeciwbólowe, niewielki obrzęk w okolicy ekstrakcji oraz tkliwość. To wszystko jest częścią prawidłowego procesu regeneracji tkanek i nie powinno budzić niepokoju.
Istnieją jednak objawy, które powinny zaniepokoić i skłonić Cię do pilnego kontaktu z lekarzem. Jako stomatolog zawsze uczulam moich pacjentów, aby zwracali uwagę na następujące sygnały:
- Nasilający się, pulsujący ból, który nie ustępuje po lekach przeciwbólowych, a wręcz staje się coraz silniejszy.
- Gorączka (powyżej 38°C), która może świadczyć o ogólnoustrojowej reakcji zapalnej.
- Powiększający się obrzęk, który rozprzestrzenia się na sąsiednie tkanki, utrudniając na przykład otwieranie ust.
- Trudności w otwieraniu ust (szczękościsk), co może wskazywać na rozprzestrzenianie się stanu zapalnego.
- Nieprzyjemny zapach lub smak w ustach, a także widoczna wydzielina ropna z zębodołu.
W prawidłowo gojącym się zębodole powinien uformować się skrzep krwi to taki naturalny opatrunek. Chroni on ranę przed czynnikami zewnętrznymi i stanowi rusztowanie dla nowo tworzących się tkanek. Jego obecność jest kluczowa dla prawidłowego i szybkiego gojenia.
Suchy zębodół: bolesne powikłanie po ekstrakcji
Jednym z najczęstszych i najbardziej bolesnych powikłań po ekstrakcji zęba jest tak zwany suchy zębodół (łac. alveolitis sicca). Polega on na braku lub utracie skrzepu krwi z zębodołu, co prowadzi do odsłonięcia kości i jej bezpośredniego kontaktu ze środowiskiem jamy ustnej. Objawy suchego zębodołu są bardzo charakterystyczne: pojawia się bardzo silny, promieniujący ból, zazwyczaj po 3-5 dniach od zabiegu, który nie ustępuje po standardowych lekach przeciwbólowych. W zębodole często widać odsłoniętą kość, a z ust może wydobywać się nieprzyjemny zapach. Co ważne, suchy zębodół często jest mylony z infekcją, choć nie zawsze nią jest.
Aby pomóc Ci odróżnić suchy zębodół od typowego zakażenia bakteryjnego, przygotowałem krótkie porównanie:
| Suchy zębodół | Zakażenie bakteryjne |
|---|---|
| Pojawia się zazwyczaj 3-5 dni po zabiegu. | Może wystąpić wcześniej (2-3 dni) lub później. |
| Ból jest bardzo silny, promieniujący, pulsujący, nie ustępuje po lekach. | Ból nasila się, jest pulsujący, często towarzyszy mu gorączka. |
| W zębodole widoczna jest pusta przestrzeń lub szarawa kość. | W zębodole może być widoczna ropa, obrzęk jest wyraźny. |
| Brak gorączki lub niewielka gorączka. | Często towarzyszy mu gorączka powyżej 38°C. |
| Nieprzyjemny zapach z ust. | Nieprzyjemny zapach i smak w ustach, wydzielina ropna. |
Leczenie suchego zębodołu polega przede wszystkim na oczyszczeniu rany, usunięciu resztek pokarmowych i umieszczeniu w zębodole specjalnego leku, który działa przeciwbólowo i antyseptycznie. Wbrew powszechnemu przekonaniu, antybiotykoterapia nie zawsze jest konieczna w przypadku suchego zębodołu, ponieważ nie jest to pierwotnie infekcja bakteryjna, lecz zaburzenie procesu gojenia. Antybiotyki bywają jednak stosowane wspomagająco, jeśli istnieje ryzyko wtórnego zakażenia.
Jak wspierać gojenie i unikać powikłań?
Po ekstrakcji zęba Twoja rola w procesie gojenia jest nieoceniona. Przestrzeganie prostych zasad może znacząco przyspieszyć regenerację i zminimalizować ryzyko powikłań. Oto moje praktyczne wskazówki:
- Higiena jamy ustnej: Przez pierwsze 24 godziny unikaj intensywnego płukania ust, aby nie wypłukać skrzepu. Następnie możesz delikatnie płukać jamę ustną roztworem soli fizjologicznej lub łagodnym płynem antyseptycznym, ale rób to ostrożnie. Szczotkuj zęby delikatnie, omijając okolicę rany.
- Unikaj dotykania rany: Nie dotykaj rany językiem ani palcami. Każde mechaniczne drażnienie może uszkodzić skrzep i opóźnić gojenie.
- Nie pal i nie pij alkoholu: Palenie papierosów i spożywanie alkoholu znacząco upośledza proces gojenia i zwiększa ryzyko powikłań.
Odpowiednia dieta po zabiegu również ma kluczowe znaczenie:
- Miękkie, chłodne pokarmy: Przez pierwsze dni po zabiegu spożywaj miękkie, chłodne lub letnie pokarmy, takie jak jogurty, zupy kremy, purée.
- Unikaj gorących, pikantnych i twardych produktów: Gorące jedzenie i napoje mogą rozpuścić skrzep i zwiększyć krwawienie. Pikantne potrawy mogą podrażniać ranę, a twarde uszkodzić ją mechanicznie.
- Pij dużo wody: Odpowiednie nawodnienie organizmu wspiera procesy regeneracyjne.
Jeśli przyjmujesz antybiotyki, pamiętaj o probiotykach. Antybiotyki, choć ratują życie, niestety niszczą również pożyteczne bakterie w jelitach, co może prowadzić do biegunek i innych dolegliwości. Stosowanie probiotyków podczas antybiotykoterapii i przez kilka dni po jej zakończeniu pomoże chronić Twoją florę jelitową i minimalizować skutki uboczne antybiotyków.
Przeczytaj również: Ukruszony ząb: Koszt naprawy, metody i jak wybrać najlepszą?
Antybiotykooporność: cichy wróg i Twoja rola w walce z nim
Jako lekarz, czuję się zobowiązany do mówienia o problemie, który staje się coraz większym wyzwaniem dla współczesnej medycyny antybiotykooporności. Nieuzasadnione stosowanie antybiotyków, także w stomatologii, przyczynia się do tego globalnego problemu. Bakterie, w wyniku nadmiernego kontaktu z antybiotykami, stają się na nie oporne, co w przyszłości utrudnia, a czasem wręcz uniemożliwia, leczenie poważnych infekcji. Pamiętajmy również o potencjalnych działaniach niepożądanych, takich jak reakcje alergiczne, zaburzenia żołądkowo-jelitowe czy rozwój grzybic, które mogą być konsekwencją niepotrzebnej antybiotykoterapii.
Twoja rola w walce z antybiotykoopornością jest kluczowa. Zaufaj decyzjom swojego stomatologa. Jeśli lekarz nie przepisuje antybiotyku po ekstrakcji zęba, oznacza to, że w Twoim przypadku nie jest on konieczny i ryzyko powikłań jest niskie. Unikaj prośby o antybiotyk "na zapas". To odpowiedzialne podejście każdego z nas może przyczynić się do zachowania skuteczności tych cennych leków dla przyszłych pokoleń i w sytuacjach, gdy będą one naprawdę niezbędne.