Odczuwanie bólu zęba, którego źródła nie potrafimy precyzyjnie wskazać, bywa niezwykle frustrujące i niepokojące. Właśnie dlatego moim celem w tym artykule jest szczegółowe opisanie, jak dentysta krok po kroku identyfikuje problematyczny ząb, nawet gdy pacjent sam nie jest w stanie go wskazać. Mam nadzieję, że zrozumienie tego kompleksowego procesu diagnostycznego pomoże złagodzić obawy przed wizytą i zbudować zaufanie do współczesnej stomatologii.
Dentysta lokalizuje bolący ząb poprzez systematyczny wywiad, badanie kliniczne i zaawansowane testy diagnostyczne.
- Wywiad lekarski to pierwszy krok do zrozumienia charakteru bólu.
- Badanie kliniczne (wzrokowe i dotykowe) pozwala ocenić stan zębów i dziąseł.
- Testy opukiwania i nagryzania precyzyjnie wskazują ząb z problemem zapalnym lub pęknięciem.
- Testy żywotności miazgi (zimno, ciepło, elektryczny) oceniają stan nerwu zęba.
- Diagnostyka obrazowa (RTG, pantomogram, CBCT) ujawnia problemy niewidoczne gołym okiem.
- Dentysta bierze pod uwagę ból promieniujący, który może mylić lokalizację źródła.
Jak dentysta znajduje bolący ząb, gdy Ty nie wiesz, który to?
Ból zęba bywa niezwykle zdradliwy i często trudno jest samodzielnie zlokalizować jego dokładne źródło. Pacjenci często mówią: „Boli mnie gdzieś tutaj”, wskazując ogólnie na całą stronę szczęki lub żuchwy. Moim zadaniem jako dentysty jest metodyczne wykluczenie wszystkich możliwości, aby precyzyjnie zidentyfikować winowajcę. Proces diagnostyczny, który przeprowadzam, jest kompleksowy i ma na celu nie tylko znalezienie źródła bólu, ale przede wszystkim zapewnienie skutecznego i trwałego leczenia.
Pierwszy krok na fotelu: szczegółowy wywiad, który naprowadza na trop
Dla mnie, jako stomatologa, wywiad lekarski, czyli anamneza, jest absolutnie kluczowym pierwszym krokiem. To właśnie podczas rozmowy z pacjentem zbieram bezcenne wskazówki, które często naprowadzają mnie na właściwy trop. Pytam o wiele aspektów bólu, które pomagają mi zrozumieć jego charakter. Interesuje mnie, jaki jest charakter bólu czy jest tępy, pulsujący, ostry, kłujący? Jak często się pojawia czy jest ciągły, czy epizodyczny? Niezwykle ważne są też czynniki wyzwalające: czy ból pojawia się po kontakcie z zimnem, ciepłem, słodkimi pokarmami, a może podczas nagryzania? Pytam również o czas trwania bólu i czy promieniuje do ucha, skroni, czy innych zębów. Wiem z doświadczenia, że szczere i dokładne odpowiedzi pacjenta są bezcenną wskazówką, która często skraca drogę do postawienia trafnej diagnozy.
Co dentysta widzi gołym okiem? Przegląd jamy ustnej w poszukiwaniu winowajcy
Po wywiadzie przechodzę do badania klinicznego, które obejmuje dokładny przegląd jamy ustnej. Używając lusterka i zgłębnika, skrupulatnie oglądam każdy ząb i otaczające go tkanki. Czego szukam? Przede wszystkim:
- Ubytków próchnicowych, nawet tych niewielkich, które mogą być ukryte.
- Pęknięć szkliwa lub zębiny, które często są przyczyną ostrego bólu przy nagryzaniu.
- Przebarwień, które mogą świadczyć o martwicy miazgi.
- Nieszczelnych lub starych wypełnień, pod którymi mogła rozwinąć się próchnica wtórna.
- Stanu dziąseł zwracam uwagę na obrzęk, zaczerwienienie, krwawienie czy obecność ropni, które mogą wskazywać na stany zapalne przyzębia lub endodontyczne.
To badanie pozwala mi ocenić ogólny stan zdrowia jamy ustnej i często wskazuje na oczywiste problemy.
Test opukiwania: dlaczego delikatne stukanie w ząb to kluczowa wskazówka?
Jednym z najprostszych, a zarazem niezwykle skutecznych testów diagnostycznych, które wykonuję, jest test opukiwania. Delikatnie opukuję trzonkiem lusterka każdy ząb, porównując jego reakcję z zębami sąsiednimi. Ząb, w którego tkankach okołowierzchołkowych rozwija się stan zapalny (np. na skutek martwicy miazgi), reaguje na opuk w sposób znacznie bardziej bolesny. Jest to spowodowane uciskiem na receptory bólowe w ozębnej, czyli więzadle otaczającym korzeń zęba. Ten test często pozwala mi precyzyjnie zlokalizować ząb, który jest źródłem problemu, nawet jeśli pacjent sam nie potrafi go wskazać.
Sprawdzian siły, czyli test nagryzania co zdradza ból pod naciskiem?
Kolejnym ważnym testem jest test na nagryzanie. Proszę pacjenta o zagryzanie specjalnej gumki lub wałeczka ligniny. Ból pojawiający się pod wpływem nacisku może sygnalizować kilka problemów, najczęściej: pęknięcie zęba (zwłaszcza tzw. zespół pękniętego zęba, gdzie pęknięcie jest niewidoczne gołym okiem) lub stan zapalny w tkankach okołowierzchołkowych. Ten test jest niezwykle pomocny w różnicowaniu bólu, który pojawia się wyłącznie podczas żucia lub nagryzania, a którego inne testy nie są w stanie jednoznacznie zlokalizować.
Gdy problem leży głębiej: specjalistyczne testy diagnostyczne
Kiedy wstępne badanie kliniczne i podstawowe testy nie dają jednoznacznych wyników, lub gdy podejrzewam, że problem dotyczy żywotności miazgi zęba, sięgam po bardziej zaawansowane metody diagnostyczne. Są one niezbędne, aby zajrzeć głębiej w strukturę zęba i ocenić stan jego nerwu.
Test zimna i ciepła: jak reakcja na temperaturę zdradza stan nerwu zęba?
Test termiczny, czyli badanie reakcji zęba na zimno i ciepło, jest dla mnie kluczowym narzędziem do oceny żywotności miazgi. Najczęściej używam wacika nasączonego chlorkiem etylu lub specjalnych sprayów chłodzących (tzw. endo-ice), które aplikuję na powierzchnię zęba.
Co oznacza krótki, ostry ból w reakcji na zimno?
Jeśli ząb reaguje na zimno krótkim, ostrym bólem, który szybko mija po usunięciu bodźca, zazwyczaj oznacza to, że miazga jest zdrowa i prawidłowo reaguje na bodźce zewnętrzne. Taka reakcja jest dla mnie sygnałem, że nerw zęba funkcjonuje poprawnie.
Dlaczego przedłużający się ból to sygnał alarmowy dla stomatologa?
Jeśli ból po ekspozycji na zimno utrzymuje się przez dłuższy czas (kilkanaście sekund, minutę lub dłużej), jest to sygnał alarmowy. Może to świadczyć o nieodwracalnym zapaleniu miazgi, które wymaga leczenia kanałowego. Taka reakcja wskazuje, że nerw zęba jest już w stanie zaawansowanego procesu chorobowego.
Kiedy brak jakiejkolwiek reakcji na zimno jest złą wiadomością?
Brak jakiejkolwiek reakcji na zimno, nawet przy silnym bodźcu, jest niestety złą wiadomością. Sugeruje to, że miazga zęba jest martwa (nekrotyczna). W takich przypadkach konieczne jest leczenie kanałowe. Czasami wykonuję również test na ciepło (np. za pomocą podgrzanej gutaperki). Silna reakcja bólowa na ciepło, zwłaszcza jeśli jest to ból pulsujący, może sugerować ropne zapalenie miazgi.
Elektryczny test żywotności: co mówi dentyście badanie prądem?
Elektryczny test żywotności, wykonywany za pomocą pulpometru, to kolejne narzędzie do oceny stanu miazgi. Polega on na przyłożeniu do zęba elektrody i stopniowym zwiększaniu natężenia prądu. Mierzę próg pobudliwości miazgi, czyli minimalne natężenie prądu, które wywołuje u pacjenta odczucie mrowienia lub lekkiego bólu. Porównując ten próg z zębami sąsiednimi lub zębem zdrowym, mogę ocenić, czy miazga jest żywa, czy reaguje prawidłowo, czy też jest martwa. To badanie jest szczególnie przydatne, gdy inne testy termiczne są niejednoznaczne lub gdy chcę potwierdzić diagnozę.
Ból promieniujący: gdy źródło problemu jest gdzie indziej
Jednym z największych wyzwań diagnostycznych w stomatologii jest ból promieniujący, nazywany również bólem rzutowanym. To sytuacja, w której pacjent odczuwa ból w zupełnie innym miejscu, niż znajduje się jego rzeczywiste źródło. Jest to częste zjawisko, które potrafi zmylić zarówno pacjenta, jak i niedoświadczonego lekarza.
Dlaczego mózg może mylić lokalizację bólu w jamie ustnej?
Mechanizm bólu rzutowanego wynika ze skomplikowanej sieci unerwienia jamy ustnej. Nerwy z różnych obszarów twarzy i jamy ustnej zbiegają się w mózgu w tych samych rejonach. Mózg, otrzymując sygnał bólowy, może mieć trudności z precyzyjnym określeniem, skąd dokładnie pochodzi bodziec. Typowym przykładem jest ból zęba w szczęce, który pacjent odczuwa jako ból w zębie żuchwy, lub ból zęba, który promieniuje do ucha czy skroni. To zjawisko sprawia, że moja praca diagnostyczna wymaga dużej precyzji i cierpliwości.
Jak dentysta metodycznie wyklucza "niewinne" zęby, by znaleźć prawdziwe źródło?
W przypadku podejrzenia bólu promieniującego, moim zadaniem jest metodyczne wykluczanie kolejnych "niewinnych" zębów. Wykorzystuję do tego wszystkie wcześniej opisane testy: wywiad, badanie kliniczne, test opukiwania, test nagryzania oraz testy żywotności miazgi. Systematycznie badam każdy ząb w obszarze, gdzie pacjent odczuwa ból, a także zęby sąsiednie i te z przeciwległej szczęki, które mogą być potencjalnym źródłem bólu rzutowanego. Dopiero po wykluczeniu wszystkich innych możliwości i zlokalizowaniu zęba, który reaguje na testy w sposób jednoznacznie patologiczny, mogę postawić pewną diagnozę. To podejście minimalizuje ryzyko błędnego leczenia.
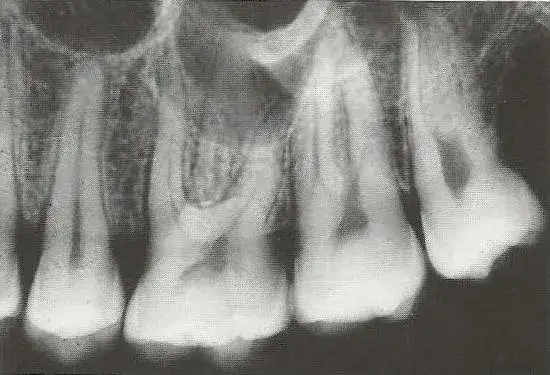
Diagnostyka obrazowa: co ujawnią zdjęcia rentgenowskie?
Nawet najbardziej szczegółowe badanie kliniczne i testy żywotności mają swoje ograniczenia. Wiele problemów, zwłaszcza tych dotyczących korzeni zębów, kości otaczających i struktur wewnętrznych, jest niewidocznych gołym okiem. Dlatego diagnostyka obrazowa, a w szczególności zdjęcia rentgenowskie, są dla mnie absolutnie niezbędne w precyzyjnym lokalizowaniu źródła bólu i planowaniu leczenia.
Zdjęcie punktowe RTG: czy zajrzy pod korzeń bolącego zęba?
Zdjęcie punktowe, zwane również zdjęciem zębowym, to podstawowe i najczęściej wykonywane badanie rentgenowskie w diagnostyce bólu. Pozwala mi ono na bardzo szczegółową ocenę jednego lub dwóch zębów. Na takim zdjęciu mogę zobaczyć:
- Stan korzenia zęba i jego anatomii.
- Kość wokół wierzchołka korzenia szukam zmian okołowierzchołkowych, takich jak zapalenia czy torbiele, które są częstą przyczyną bólu.
- Głębokość ubytku próchnicowego, zwłaszcza jeśli jest on ukryty pod wypełnieniem lub w trudno dostępnym miejscu.
- Jakość wcześniejszego leczenia kanałowego, jeśli ząb był już leczony.
To badanie jest niezwykle precyzyjne i często ujawnia problemy, które są całkowicie niewidoczne podczas badania klinicznego.
Kiedy konieczne jest zdjęcie panoramiczne wszystkich zębów?
Pantomogram, czyli zdjęcie panoramiczne, daje mi ogólny obraz wszystkich zębów, żuchwy, szczęki, stawów skroniowo-żuchwowych oraz zatok szczękowych. Choć nie jest tak szczegółowe jak zdjęcie punktowe dla pojedynczego zęba, jest niezwykle pomocne w przypadku bólów o niejasnej lokalizacji, kiedy pacjent nie jest w stanie wskazać konkretnego zęba lub gdy podejrzewam problem obejmujący szerszy obszar. Pozwala mi szybko ocenić ogólny stan uzębienia, obecność ósemek, niewyrżniętych zębów, rozległych stanów zapalnych czy innych patologii.
Przeczytaj również: L4 od dentysty: Jak długo? Kiedy przysługuje i co z ZUS?
Tomografia 3D (CBCT): technologia ostatniej szansy w skomplikowanych przypadkach
W najbardziej skomplikowanych i diagnostycznie trudnych przypadkach sięgam po tomografię komputerową wiązki stożkowej (CBCT). Jest to najdokładniejsze badanie obrazowe, które dostarcza mi trójwymiarowego obrazu struktur kostnych i zębów. CBCT jest nieocenione, gdy podejrzewam:
- Pęknięcie korzenia zęba, które jest trudne do zdiagnozowania innymi metodami.
- Nietypową anatomię kanałów korzeniowych, co ma znaczenie przy leczeniu kanałowym.
- Problemy po wcześniejszym leczeniu kanałowym, takie jak niedopełnienia czy perforacje.
- Zmiany patologiczne w kości, które nie są widoczne na tradycyjnych zdjęciach RTG.
Dzięki CBCT mogę uzyskać pełny obraz problemu i zaplanować leczenie z najwyższą precyzją.
Ostateczna diagnoza: jak dentysta łączy wszystkie dowody?
Postawienie ostatecznej diagnozy to dla mnie proces syntezy wszystkich zebranych informacji. Analizuję każdy element układanki: szczegółowy wywiad z pacjentem, wyniki badania klinicznego, reakcje na testy żywotności miazgi oraz obrazy uzyskane z diagnostyki rentgenowskiej. Dopiero połączenie tych wszystkich dowodów pozwala mi na postawienie precyzyjnej diagnozy i zaplanowanie najbardziej skutecznego leczenia. Wierzę, że to kompleksowe i metodyczne podejście nie tylko buduje zaufanie pacjenta, ale przede wszystkim zapewnia najlepsze możliwe rezultaty, eliminując ból i przywracając pełne zdrowie jamy ustnej.

