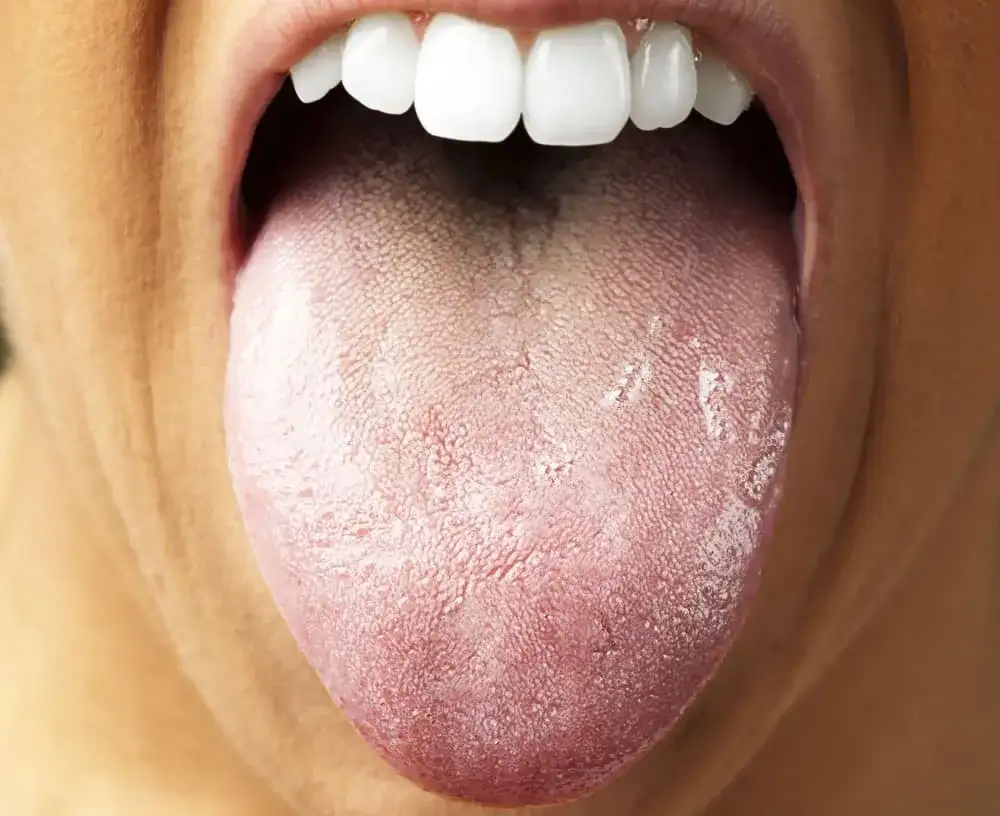
Biały nalot, pieczenie, zajady poznaj główne objawy grzybicy jamy ustnej
- Grzybica jamy ustnej, czyli kandydoza, najczęściej objawia się białym, serowatym nalotem na języku, policzkach i podniebieniu.
- Często towarzyszy jej pieczenie, ból, suchość w ustach oraz nieprzyjemny zapach i zaburzenia smaku.
- Charakterystyczne mogą być również bolesne pęknięcia w kącikach ust, znane jako zajady.
- Wyróżnia się różne postaci grzybicy, np. pleśniawki u dzieci lub czerwone, bolesne plamy po antybiotykoterapii.
- Do czynników ryzyka należą antybiotyki, sterydy, cukrzyca, obniżona odporność, a także niewłaściwa higiena i noszenie protez.
- W przypadku podejrzenia grzybicy należy skonsultować się z lekarzem, który dobierze odpowiednie leczenie miejscowe lub doustne.
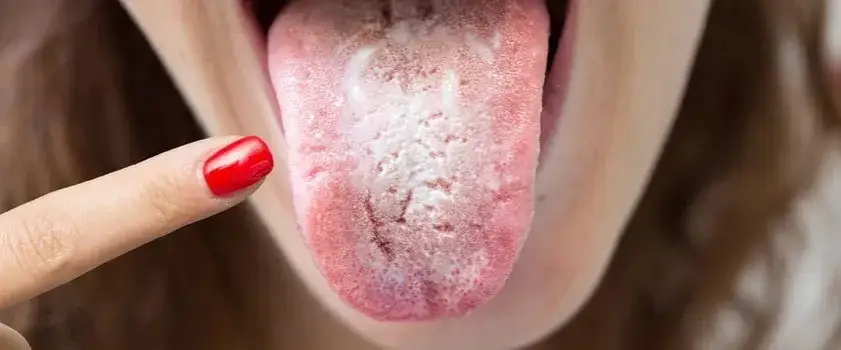
Główny winowajca: biały nalot, który trudno zignorować
Najbardziej charakterystycznym i często pierwszym objawem grzybiczego zapalenia jamy ustnej jest biały, serowaty lub "kożuchowaty" nalot. Zazwyczaj pojawia się on na języku, ale równie często można go zaobserwować na podniebieniu, wewnętrznej stronie policzków, a nawet na dziąsłach. Ten nalot przypomina zsiadłe mleko i jest dość łatwo zauważalny. Kiedy próbujemy go zetrzeć, na przykład szczoteczką do zębów, często okazuje się, że pod spodem błona śluzowa jest intensywnie zaczerwieniona i bolesna, a w niektórych przypadkach może nawet lekko krwawić. To właśnie ten objaw najczęściej skłania moich pacjentów do szukania pomocy.
Pieczenie, ból i suchość dyskomfort, który alarmuje
Poza widocznym nalotem, kandydoza jamy ustnej bardzo często manifestuje się szeregiem nieprzyjemnych doznań. Pacjenci skarżą się na silne pieczenie i ból błon śluzowych, który może utrudniać jedzenie, picie, a nawet mówienie. To uczucie dyskomfortu jest szczególnie dokuczliwe. Dodatkowo, wielu moich pacjentów zgłasza uczucie suchości w ustach, czyli kserostomię. Suchość ta, w połączeniu z pieczeniem, znacznie obniża jakość życia i potęguje ogólne złe samopoczucie.
Nieprzyjemny zapach z ust i zmiana smaku ukryte sygnały infekcji
Grzybica jamy ustnej może dawać o sobie znać również w sposób mniej oczywisty. Często towarzyszy jej nieprzyjemny zapach z ust, czyli halitoza, który bywa trudny do zwalczenia standardowymi metodami higieny. Co więcej, drożdżaki mogą wpływać na nasze odczuwanie smaku. Pacjenci często zgłaszają zaburzenia smaku, takie jak metaliczny posmak, osłabienie zdolności do rozróżniania smaków lub ogólne wrażenie, że jedzenie smakuje inaczej. Te ukryte sygnały, choć mniej specyficzne, w połączeniu z innymi objawami, powinny wzbudzić naszą czujność.
Zajady i pękające kąciki ust czy to też objaw kandydozy?
Bolesne pęknięcia w kącikach ust, powszechnie znane jako zajady, to kolejna dolegliwość, która może mieć związek z grzybicą. Choć zajady mogą mieć wiele przyczyn, w tym niedobory witamin, to w przypadku kandydozy jamy ustnej często są one również wywołane przez drożdżaki Candida. Jeśli zauważasz u siebie zajady, które są oporne na leczenie i towarzyszą im inne objawy grzybicy, takie jak biały nalot czy pieczenie, warto rozważyć ich grzybiczną etiologię. To ważny sygnał, którego nie należy lekceważyć.

Różne oblicza kandydozy: specyficzne objawy poszczególnych postaci
Kandydoza jamy ustnej nie zawsze wygląda tak samo. Istnieje kilka postaci klinicznych, a każda z nich może manifestować się nieco innymi objawami. Zrozumienie tych różnic jest kluczowe dla prawidłowej diagnozy i skutecznego leczenia.
Pleśniawki (postać ostra rzekomobłoniasta) problem nie tylko niemowląt
Ostra rzekomobłoniasta postać kandydozy, którą znamy jako pleśniawki, jest najbardziej rozpoznawalna. Choć najczęściej kojarzymy ją z noworodkami i niemowlętami, może dotknąć również osoby dorosłe, zwłaszcza te z osłabioną odpornością. Charakteryzuje się ona białymi, miękkimi wykwitami, które przypominają zsiadłe mleko lub twaróg. Te zmiany mogą występować na całej powierzchni jamy ustnej: na języku, podniebieniu, wewnętrznej stronie policzków. Są to naloty, które stosunkowo łatwo można zetrzeć, odsłaniając pod spodem zaczerwienioną i często krwawiącą błonę śluzową.
Czerwone, bolesne plamy zamiast białego nalotu? To może być postać zanikowa
Nie zawsze grzybica musi objawiać się białym nalotem. Ostra zanikowa (rumieniowa) postać kandydozy to przykład, gdzie dominują inne symptomy. Często pojawia się ona po długotrwałej antybiotykoterapii, która zaburza równowagę mikroflory. Zamiast białych nalotów, obserwujemy wówczas intensywnie czerwone, bolesne plamy na błonie śluzowej. Język może być wygładzony, co jest wynikiem zaniku brodawek. Pacjenci często skarżą się na silne pieczenie i dyskomfort, zwłaszcza podczas jedzenia kwaśnych lub ostrych potraw.
Grzybica pod protezą (postać przewlekła zanikowa) cichy problem seniorów
Przewlekła zanikowa postać grzybicy jest szczególnie powszechna wśród osób starszych, które noszą protezy zębowe. Proteza, jeśli nie jest odpowiednio czyszczona i dezynfekowana, stwarza idealne środowisko dla rozwoju drożdżaków. Objawy tej postaci są często mniej spektakularne, ale równie uciążliwe. Obserwujemy zaczerwienienie i obrzęk błony śluzowej bezpośrednio pod płytą protezy. Pacjenci mogą odczuwać pieczenie i dyskomfort, choć nalot nie zawsze jest widoczny. W niektórych przypadkach może dojść do przerostu brodawkowatego błony śluzowej, co jest już poważniejszą zmianą.
Twarde, białe grudki u palacza alarmujący objaw postaci rozrostowej
Przewlekła rozrostowa (hiperplastyczna) postać kandydozy to najrzadsza, ale i najbardziej niepokojąca forma grzybicy jamy ustnej. Występuje najczęściej u palaczy i charakteryzuje się obecnością twardych, białych grudek lub płytek, które, w przeciwieństwie do pleśniawek, nie dają się zetrzeć. Zmiany te mogą przypominać leukoplakię, czyli stan przedrakowy, dlatego każda taka zmiana wymaga natychmiastowej konsultacji lekarskiej i dokładnej diagnostyki. To jest sygnał, którego absolutnie nie wolno ignorować.
Dlaczego grzybica jamy ustnej dotyka właśnie ciebie? Analiza przyczyn
Zrozumienie, dlaczego drożdżaki Candida, które są naturalnym elementem mikroflory jamy ustnej u wielu osób, nagle zaczynają się nadmiernie namnażać, jest kluczowe. Często to splot kilku czynników prowadzi do rozwoju grzybicy. Jako Kajetan Kaczmarek, zawsze staram się wyjaśnić pacjentom, co mogło być przyczyną ich problemu, aby mogli skuteczniej zapobiegać nawrotom.
Antybiotyki i sterydy wziewne kiedy leczenie staje się przyczyną problemu?
Jedną z najczęstszych przyczyn kandydozy jest długotrwała antybiotykoterapia. Antybiotyki, choć zwalczają bakterie, niestety niszczą również "dobre" bakterie w jamie ustnej, zaburzając naturalną równowagę mikroflory. To otwiera drogę dla drożdżaków Candida, które nie mają już konkurencji i mogą się swobodnie namnażać. Podobnie działają sterydy, zwłaszcza te stosowane wziewnie w leczeniu astmy czy POChP. Osadzając się na błonie śluzowej jamy ustnej, stwarzają dogodne warunki do rozwoju grzybów. Dlatego zawsze zalecam pacjentom dokładne płukanie ust po każdej inhalacji sterydami.
Cukrzyca, obniżona odporność i inne choroby, które otwierają drzwi grzybom
- Cukrzyca: Niewyrównana cukrzyca, charakteryzująca się wysokim poziomem glukozy we krwi, sprzyja namnażaniu się drożdżaków. Cukier jest dla nich doskonałą pożywką.
- Niedobory odporności: Choroby takie jak HIV/AIDS, nowotwory, a także leczenie immunosupresyjne czy chemioterapia, znacząco osłabiają układ odpornościowy, czyniąc organizm podatnym na infekcje grzybicze.
- Choroby tarczycy: Niektóre zaburzenia pracy tarczycy mogą wpływać na ogólną kondycję organizmu i jego odporność.
- Stany fizjologiczne: Okres noworodkowy (niedojrzały układ odpornościowy), ciąża (zmiany hormonalne) oraz podeszły wiek (naturalne osłabienie odporności i często współistniejące choroby) to również czynniki zwiększające ryzyko.
Codzienne nawyki, które sprzyjają infekcji: od diety po higienę
- Niewłaściwa higiena jamy ustnej: Brak regularnego i dokładnego szczotkowania zębów, języka oraz przestrzeni międzyzębowych sprzyja gromadzeniu się resztek pokarmowych i tworzeniu środowiska dla drożdżaków.
- Dieta bogata w cukry proste: Jak już wspomniałem, cukier to ulubiona pożywka dla grzybów. Nadmierne spożycie słodyczy, napojów gazowanych czy przetworzonej żywności może znacząco przyczynić się do rozwoju kandydozy.
- Palenie papierosów: Dym tytoniowy podrażnia błonę śluzową jamy ustnej i osłabia jej naturalne mechanizmy obronne, co jest szczególnie widoczne w przypadku przewlekłej rozrostowej postaci grzybicy.
- Kserostomia (suchość w ustach): Zmniejszona produkcja śliny, która ma właściwości ochronne i oczyszczające, sprzyja namnażaniu się drożdżaków. Suchość w ustach może być spowodowana lekami, chorobami lub wiekiem.
Protezy zębowe i aparaty ortodontyczne jako siedlisko drożdżaków
Noszenie protez zębowych, a także aparatów ortodontycznych, to kolejny istotny czynnik ryzyka. Pod płytą protezy lub w zakamarkach aparatu tworzą się idealne, wilgotne i ciepłe warunki dla rozwoju drożdżaków. Niewłaściwa higiena tych elementów, brak regularnego czyszczenia i dezynfekcji, sprawia, że stają się one rezerwuarem grzybów, które łatwo przenoszą się na błonę śluzową jamy ustnej. Dlatego tak ważne jest, aby dbać o higienę nie tylko własnych zębów, ale i wszystkich elementów protetycznych czy ortodontycznych.
Grzybica jamy ustnej u dzieci: co rodzice powinni wiedzieć o pleśniawkach
Pleśniawki to bardzo częsta dolegliwość u najmłodszych, zwłaszcza u noworodków i niemowląt. Ich niedojrzały układ odpornościowy sprawia, że są one szczególnie podatne na infekcje grzybicze. Wiem, że dla rodziców widok białych plamek w buzi malucha może być niepokojący, dlatego chcę jasno przedstawić, jak rozpoznać i zapobiegać temu problemowi.
Jak odróżnić pleśniawki od resztek mleka na języku niemowlaka?
To pytanie słyszę bardzo często od zaniepokojonych rodziców. Rzeczywiście, białe plamki pleśniawek mogą na pierwszy rzut oka przypominać resztki mleka, które często osadzają się na języku niemowlęcia. Kluczowa różnica polega na tym, że resztek mleka łatwo pozbędziemy się, delikatnie przecierając język gazikiem nasączonym wodą. Pleśniawki natomiast są trudniejsze do usunięcia, a próba ich starcia często odsłania zaczerwienioną i podrażnioną błonę śluzową, która może nawet krwawić. Pleśniawki mogą też występować w innych miejscach niż tylko język, np. na wewnętrznej stronie policzków czy podniebieniu.
Skąd biorą się pleśniawki i jak zapobiegać infekcji u najmłodszych?
Zakażenie pleśniawkami u noworodków i niemowląt może mieć kilka źródeł. Często dochodzi do niego podczas porodu, gdy dziecko przechodzi przez kanał rodny matki, która jest nosicielką drożdżaków. Innym powodem jest nieodpowiednia higiena: brudne smoczki, butelki, zabawki, które dziecko wkłada do buzi, mogą być źródłem infekcji. Ważne jest, aby pamiętać o kilku prostych zasadach prewencji:
- Sterylizuj smoczki i butelki: Regularne wyparzanie lub sterylizowanie wszystkich przedmiotów, które mają kontakt z buzią dziecka, jest absolutną podstawą.
- Higiena piersi matki: Jeśli karmisz piersią, dbaj o higienę brodawek.
- Myj zabawki: Regularnie myj zabawki, zwłaszcza te, które dziecko często bierze do ust.
- Myj ręce: Zawsze myj ręce przed kontaktem z dzieckiem i przed przygotowaniem posiłku.
Brak apetytu i rozdrażnienie nietypowe objawy bólu u dziecka
U niemowląt i małych dzieci ból spowodowany pleśniawkami może objawiać się w sposób mniej bezpośredni. Maluchy nie powiedzą nam, że boli je buzia, ale możemy zaobserwować u nich niechęć do ssania piersi lub butelki, co prowadzi do braku apetytu i problemów z karmieniem. Dziecko może być również ogólnie rozdrażnione, płaczliwe i niespokojne, co jest naturalną reakcją na dyskomfort i ból w jamie ustnej. Jeśli zauważysz takie objawy, zawsze warto zajrzeć do buzi malucha i sprawdzić, czy nie ma tam charakterystycznych białych plamek.
Masz objawy? Diagnoza i skuteczne leczenie kandydozy
Jeśli zauważyłeś u siebie objawy, które wskazują na grzybicze zapalenie jamy ustnej, nie zwlekaj z wizytą u specjalisty. Szybka diagnoza i odpowiednie leczenie to podstawa, aby pozbyć się uciążliwych dolegliwości i zapobiec nawrotom.Do jakiego lekarza się udać: pierwszego kontaktu, stomatologa czy laryngologa?
W przypadku podejrzenia grzybicy jamy ustnej możesz udać się do kilku specjalistów. Pierwszym krokiem często jest wizyta u lekarza rodzinnego (lekarza pierwszego kontaktu), który może postawić wstępną diagnozę i wdrożyć leczenie, lub skierować Cię do dalszej diagnostyki. Równie kompetentnym specjalistą będzie stomatolog, który na co dzień zajmuje się jamą ustną i doskonale zna objawy kandydozy. W niektórych przypadkach, zwłaszcza gdy objawy dotyczą również gardła lub krtani, pomocny może okazać się laryngolog. Ważne jest, aby nie leczyć się na własną rękę, ponieważ grzybica wymaga celowanego leczenia.
Jak wygląda badanie i kiedy konieczny jest wymaz (badanie mykologiczne)?
Diagnostyka grzybicy jamy ustnej zazwyczaj jest dość prosta. W większości przypadków rozpoznanie opiera się na obrazie klinicznym, czyli na podstawie charakterystycznych objawów, które lekarz widzi podczas badania jamy ustnej. Jeśli jednak objawy są nietypowe, choroba nawraca lub leczenie nie przynosi oczekiwanych rezultatów, lekarz może zlecić wykonanie badania mykologicznego (wymazu). Polega ono na pobraniu próbki nalotu z jamy ustnej i wysłaniu jej do laboratorium, gdzie zostanie zidentyfikowany rodzaj grzyba oraz jego wrażliwość na leki. To pozwala na dobranie najbardziej skutecznej terapii.
Leczenie miejscowe: pędzlowanie, żele i płukanki dostępne w aptekach
Leczenie kandydozy jamy ustnej najczęściej rozpoczyna się od stosowania preparatów miejscowych. Są to środki, które aplikuje się bezpośrednio na zmienione chorobowo miejsca. Do najczęściej stosowanych należą:
- Nystatyna w zawiesinie: To klasyczny lek przeciwgrzybiczy, który stosuje się do pędzlowania jamy ustnej. Jest skuteczna i bezpieczna, często przepisywana nawet niemowlętom.
- Mikonazol w żelu: To kolejny popularny preparat, który ma postać żelu. Jest wygodny w aplikacji i dobrze przylega do błony śluzowej, co zwiększa jego skuteczność.
- Klotrimazol: Dostępny w różnych formach, również do stosowania miejscowego w jamie ustnej.
Warto pamiętać, że większość tych preparatów jest dostępna wyłącznie na receptę, dlatego tak ważna jest konsultacja z lekarzem.
Kiedy niezbędne są leki doustne i dlaczego terapia musi być doprowadzona do końca?
W niektórych sytuacjach, gdy infekcja jest cięższa, rozległa, nawracająca lub nie reaguje na leczenie miejscowe, konieczne może być zastosowanie leków doustnych. Do najczęściej przepisywanych należą flukonazol lub itrakonazol. Te leki działają ogólnoustrojowo i są bardzo skuteczne. Niezwykle ważne jest, aby bezwzględnie doprowadzić terapię do końca, nawet jeśli objawy ustąpią wcześniej. Przedwczesne przerwanie leczenia jest najczęstszą przyczyną nawrotów grzybicy i może prowadzić do rozwoju oporności grzybów na leki. Zawsze stosuj się do zaleceń lekarza co do dawkowania i długości kuracji.
Wsparcie leczenia i profilaktyka: dieta i higiena w walce z grzybicą
Leczenie farmakologiczne to jedno, ale równie ważne jest wsparcie organizmu od wewnątrz i zmiana codziennych nawyków. W mojej praktyce zawsze podkreślam, że dieta i prawidłowa higiena to fundamenty zarówno w walce z aktywną infekcją, jak i w zapobieganiu jej nawrotom.
Dieta "antygrzybicza": dlaczego cukier to Twój największy wróg?
Drożdżaki Candida uwielbiają cukier. To ich główne źródło energii i pożywka, która sprzyja ich namnażaniu. Dlatego w diecie "antygrzybiczej" ograniczenie cukrów prostych jest absolutnie kluczowe. Mówię tu nie tylko o słodyczach, ale także o białym pieczywie, słodzonych napojach, przetworzonej żywności czy nawet nadmiernej ilości owoców. Postaw na warzywa, pełnoziarniste produkty, chude białko i zdrowe tłuszcze. Taka dieta nie tylko osłabi grzyby, ale również wzmocni Twój organizm i poprawi ogólne samopoczucie. To nie jest tylko "modna" dieta, to realne wsparcie w walce z infekcją.
Domowe sposoby, które naprawdę działają rola probiotyków i ziół
Oprócz diety, istnieją pomocnicze domowe sposoby, które mogą przynieść ulgę i wspomóc leczenie. Pamiętaj jednak, że są to metody wspomagające, a nie zastępujące leczenie farmakologiczne. Oto kilka sprawdzonych rozwiązań:
- Płukanki z sody oczyszczonej: Łyżeczka sody rozpuszczona w szklance przegotowanej wody to prosty, ale skuteczny sposób na zmianę pH w jamie ustnej na mniej sprzyjające dla grzybów. Płucz usta kilka razy dziennie.
- Płukanki ziołowe: Napary z szałwii czy rumianku mają właściwości przeciwzapalne i ściągające, co może łagodzić podrażnienia i ból.
- Probiotyki: Włączenie do diety jogurtów, kefirów i innych produktów zawierających żywe kultury bakterii probiotycznych (lub suplementów probiotycznych) pomaga odbudować prawidłową mikroflorę jamy ustnej i jelit, co jest niezwykle ważne w walce z grzybicą.
Przeczytaj również: Płyny do płukania ust: Czy szkodzą? Fakty i bezpieczne alternatywy
Prawidłowa higiena jamy ustnej, protez i aparatów fundament profilaktyki
Nawet najlepsze leczenie nie przyniesie długotrwałych efektów, jeśli zaniedbasz podstawy, czyli higienę. Prawidłowa higiena jamy ustnej to absolutny fundament w zapobieganiu nawrotom kandydozy. Oto moje kluczowe wskazówki:
- Dokładne szczotkowanie: Myj zęby co najmniej dwa razy dziennie, a najlepiej po każdym posiłku, używając miękkiej szczoteczki i pasty z fluorem. Pamiętaj o delikatnym szczotkowaniu języka.
- Nitkowanie i płyny do płukania: Regularnie używaj nici dentystycznej, aby usunąć resztki pokarmowe z przestrzeni międzyzębowych. Płyny do płukania ust, zwłaszcza te z chlorheksydyną (krótkotrwale) lub naturalnymi składnikami, mogą wspomóc higienę.
- Higiena protez i aparatów: Jeśli nosisz protezę, wyjmuj ją na noc, dokładnie czyść specjalnymi preparatami i szczoteczką, a następnie przechowuj w suchym miejscu lub w specjalnym roztworze. Aparaty ortodontyczne również wymagają codziennego, dokładnego czyszczenia.
- Regularne wizyty u stomatologa: Kontrolne wizyty u dentysty pozwalają na wczesne wykrycie problemów i profesjonalne oczyszczenie zębów.